Акне относится к самым распространенным заболеваниям кожи и зачастую негативно влияет на психологическое состояние пациента. Работа с этим состоянием комплексная, сложная и небыстрая. При этом одним из немаловажным факторов, провоцирующих заболевание, является стресс. Рассмотрим, как это проявляется и что делать.
Основные факторы патогенеза акне:
- повышение продукции кожного сала;
- изменение состава кожного сала;
- фолликулярный гиперкератоз;
- гипертрофия сальных желез;
- формирование комедонов;
- гиперколонизация и формирование биопленок P acnes.
Как это происходит:
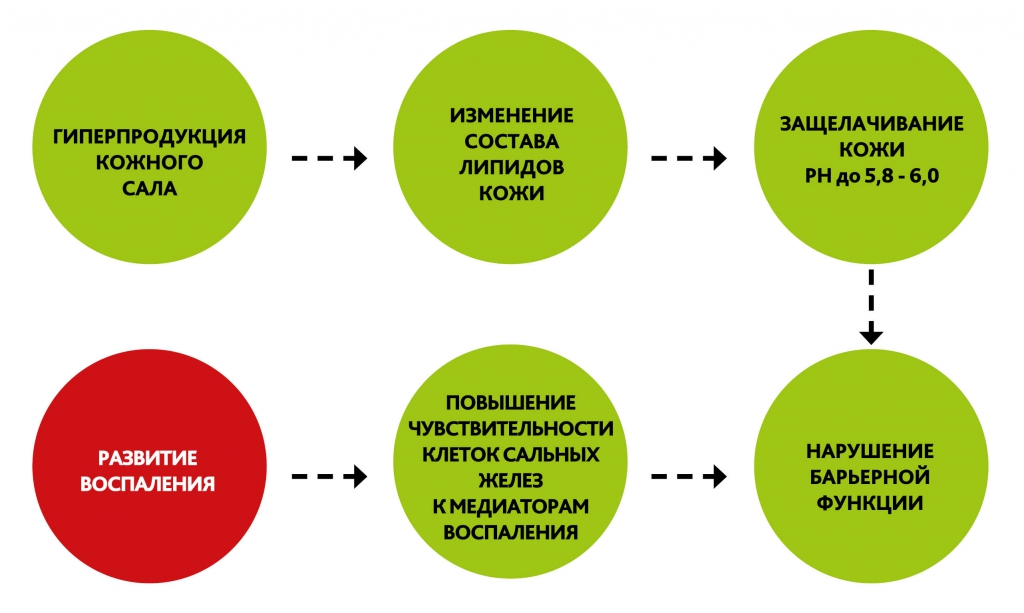
- Кожа с акне отличается повышенной активностью сальных желез.
- Гиперпродукция кожного сала приводит к изменению состава всех поверхностных липидов как внеклеточных (формирующих липидный барьер в роговом слое), так и входящих в состав кожного сала. В кожном сале уменьшается концентрация линолевой кислоты, что приводит к защелачиванию кожи (РН до 5,8 — 6,0) и увеличению проницаемости эпителия фолликулов. Изменения липидов рогового слоя приводят к нарушению барьерной функции кожи в целом. Влага хуже удерживается в коже, а посторонние вещества легче попадают в глубокие слои кожи. Кожа становится чувствительной. При дефиците линолена наблюдается повышение чувствительности себоцитов — клеток сальных желез — к медиаторам воспаления. Отсюда развитие воспалительного процесса и увеличение синтеза провосплительных медиаторов и сигнальных молекул.
- Дефицит линолевой кислоты также способствует нарушению процесса ороговения в устье волосяного фолликула, из-за чего образуется закупорка протока сальной железы (комедон). При нарушении оттока кожного сала полость сальной железы растягивается, закупоривается и образуется «сальный мешочек».
- Пропиобактерии (P acnes) — нормальный представитель микробиома сальной железы. Но при избытке кожного сала именно они становятся источником проблем. Эти бактерии напрямую стимулируют себоциты на синтез кожного сала и способствуют изменению его состава.
Почему так?
- Пищей для пропиобактерий является глицерин. Чтобы его получить, эти бактерии расщепляют триглицериды кожного сала. При этом образуется большое количество свободных жирных кислот, что приводит к нарушению процесса кератинизации в устье сальной железы —> развивается гиперкератоз.
- Устье сальной железы закупоривается, и кожное сало скапливается внутри сальной железы. Жирные кислоты стимулируют секрецию кожного сала в себоцитах, образуется порочный круг. Это и приводит к уменьшению содержания ненасыщенных жирных кислот (прежде всего линолевой и гаммалиноленовой) в кожном сале.
- Проницаемость кожи увеличивается, облегчается доступ другим бактериям в сальную железу — и запускается воспалительный процесс.
- P acnes способны формировать бактериальную пленку, то есть сложный слой соединенных вместе бактерий. Этот слой отличается высокой устойчивостью к антибиотикам и антисептикам. Она также способствует нарушению процесса отшелушивания.
- Доказано, что в коже с акне снижено содержание витамина Е, и повышен уровень пероксидов сквалена. Это указывает на необходимость укрепления антиоксидантного потенциала кожи.
Все болезни от стресса?
Действительно, одним из факторов, стимулирующим выработку кожного сала, является стресс. Исследования подтверждают, что стресс способствует развитию воспалительных, аллергических и инфекционных заболеваний кожи, замедляет заживление ран.
Но как?
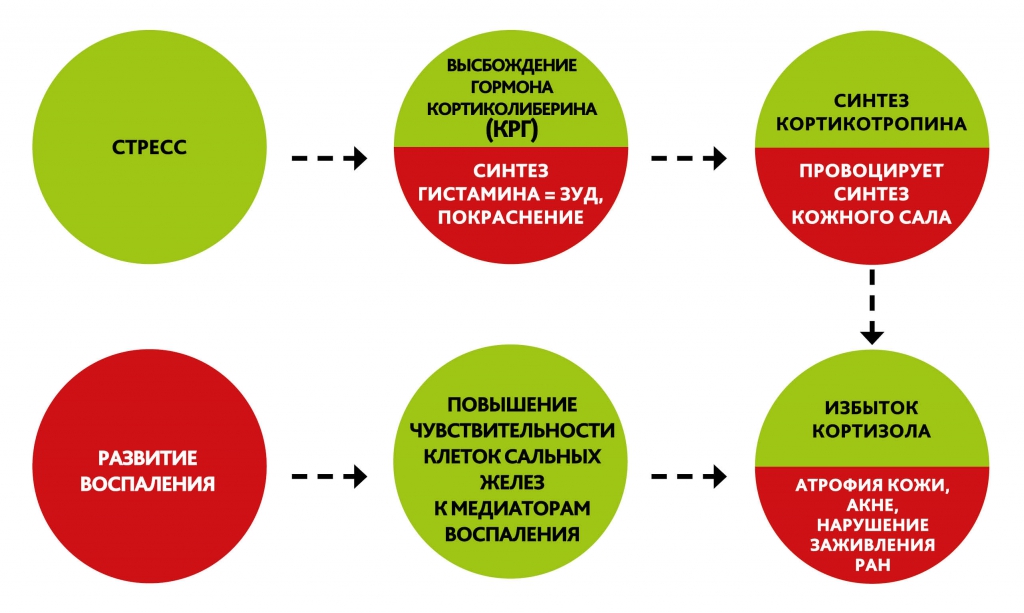
Установлено, что при стрессе происходит высвобождение гормонов стресса из гипоталамуса, гипофиза, надпочечников и симпатической нервной системы. Этот процесс называют активацией центральных механизмов стресса. Одним из главных гормонов стресса является кортиколиберин (КРГ) — оказывая провоспалительное действие. Тот стимулирует секрецию АКТГ (адренокортикотропного гормона гипофиза — кортикотропина). А он в свою очередь кортизола (глюкокортиноида).
В настоящее время КРГ считается главным регулятором механизмов стресса и главным координатором нейроэндокринных реакций при стрессе.
Стресс состоит из вполне реальных, измеряемых физиологических реакций (нейроэндокринных, иммунных, сосудистых). Эти реакции затрагивают все системы и органы в организме и кожу в том числе. Гормоны стресса и другие молекулы выделяемые при стрессе действуют на органы и ткани (и кожу в том числе) через рецепторы на мембране клетки. Клетки кожи несут на себе рецепторы ко всем гормонам стресса, и ко всем молекулам, которые синтезируются в организме при стрессе.
- КРГ (кортиколиберин) — рецепторы к нему есть на мембране кератиноцитов, меланоцитов и тучных клеток. Этот гормон усиливает воспалительную реакцию, способствуя выделению из тучных клеток гистамина, что приводит к отеку, покраснению и зуду.
- АКТГ (адренокортикотропный гормон) активирует мелангенез , стимулирует синтез кожного сала
- СТГ (соматотропный гормон) стимулирует гиперпигментацию, повышает синтез кожного сала
- Глюкокортикоиды. Рецепторы к ним обнаруживаются практически на всех клетках кожи (кератиноциты, клетки иммунной системы, клетки сальных и потовых желез, фибробласты и т. д.) При избытке возникают атрофия кожи, акне, нарушение заживления ран.
- Андрогены. При повышении концентрации тестостерона (в коже он превращается в дигидротестостерон) стимулирует секрецию кожного сала, влияет на развитие кератиноцитов и иммунных клеток.
Влияние на кожу стресса имеет вполне определенную основу и последствия. Клетки кожи не только имеют рецепторы к гормонам стресса, но и сами могут синтезировать практически все гормоны стресса. Когда производство молекул (КРГ, АКТГ, эндорфинов, катехоламинов и т. д.) клетками кожи не велико, они оказывают локальное действие. Но если стрессом охвачена большая площадь кожи, то эти молекулы могут выйти в кровоток и активировать центральные механизмы стресса.
Для эффективной борьбы с акне важно:
- устранение причин возникновения повышенного синтеза кожного сала;
- усиление антиоксидантной защиты;
- укрепление иммунной системы кожи;
- нормализация барьерных структур кожи.